PUNTOS CLAVE
- La resistencia a la insulina ocurre cuando las células del cuerpo no responden bien a esta hormona clave.
- Sin tratamiento, puede progresar silenciosamente hasta convertirse en diabetes tipo 2.
- La alimentación saludable y el ejercicio regular son las herramientas más poderosas para revertirla.
- Muchas personas con resistencia a la insulina no presentan síntomas evidentes; los análisis de sangre son esenciales.
- Detectarla a tiempo puede salvar su calidad de vida a largo plazo.
En El Salvador, miles de personas conviven cada día con una condición que no saben que tienen: la resistencia a la insulina. Esta alteración metabólica silenciosa es uno de los pasos previos más comunes antes de desarrollar diabetes tipo 2, y sin embargo, pasa desapercibida durante años en muchos hogares salvadoreños.
La insulina es una hormona producida por el páncreas que actúa como una “llave” que permite que el azúcar (glucosa) entre a las células y se use como energía. Cuando las células se vuelven resistentes a esa llave, el páncreas trabaja con más esfuerzo para producir más insulina, y la glucosa comienza a acumularse en la sangre.
La buena noticia es que la resistencia a la insulina puede detectarse, controlarse y (en muchos casos) revertirse con cambios en el estilo de vida. En este artículo le explicamos todo lo que necesita saber para proteger su salud y la de su familia.
¿Qué es la insulina y cuál es su papel en el cuerpo?
La insulina es producida por las células beta del páncreas y tiene una función vital: transportar la glucosa desde el torrente sanguíneo hacia las células musculares, del hígado y del tejido graso, donde se transforma en energía. Sin insulina o con insulina que no funciona bien, las células quedan “hambrientas” mientras el azúcar se acumula peligrosamente en la sangre.
Cuando existe resistencia a la insulina, las células ignoran la señal de esta hormona. Para compensarlo, el páncreas fabrica más y más insulina. Con el tiempo, este esfuerzo adicional agota las células beta, y la producción de insulina disminuye, lo que abre la puerta a la diabetes tipo 2.
Este proceso suele tardar años en desarrollarse, lo que da tiempo para intervenir. Por eso, conocer los factores de riesgo y hacerse los análisis indicados es fundamental.
¿Cuáles son las causas y factores de riesgo?
La resistencia a la insulina no tiene una sola causa; es el resultado de la interacción entre la genética y el estilo de vida. Entre los factores más comunes se encuentran el sobrepeso, la inactividad física, una alimentación alta en azúcares refinados y grasas trans, el estrés crónico y la falta de sueño.
Existen también factores que no podemos controlar, como los antecedentes familiares de diabetes, el origen étnico (las poblaciones latinoamericanas tienen una predisposición genética mayor) y ciertas condiciones como el síndrome de ovario poliquístico o el hígado graso.
Lo importante es entender que, aunque no podamos cambiar nuestra genética, sí podemos actuar sobre los factores modificables con decisiones diarias conscientes.
Video relacionado
¿Cómo se detecta? Síntomas y diagnóstico
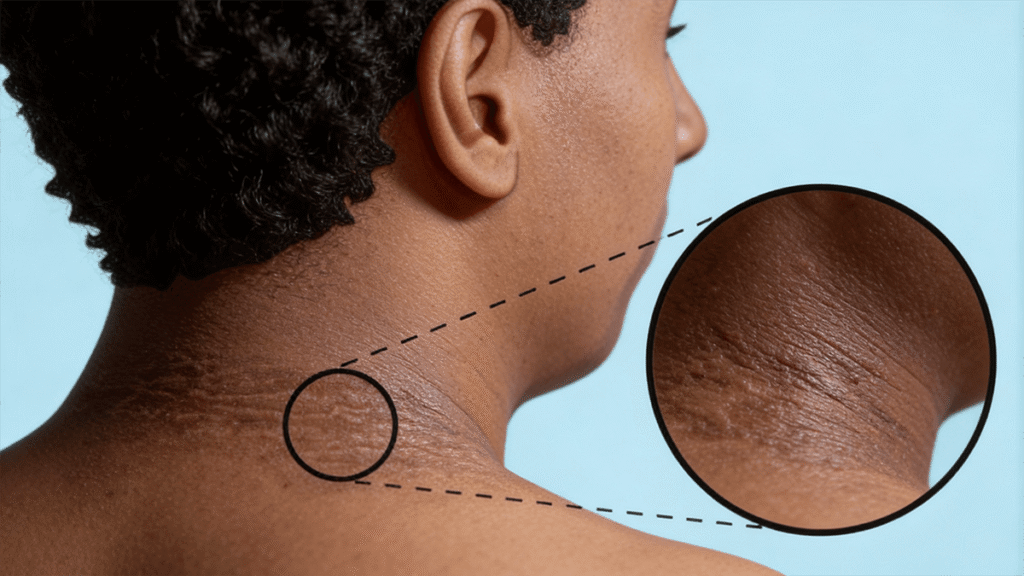
Una de las características más traicioneras de la resistencia a la insulina es que, en muchos casos, no produce síntomas claros durante años. Algunas personas pueden notar oscurecimiento de la piel en pliegues del cuello, axilas o ingles (una condición llamada acantosis nigricans), fatiga, dificultad para perder peso o aumento del apetito, especialmente por carbohidratos.
El diagnóstico se realiza mediante análisis de sangre. Los más utilizados son la glucosa en ayunas, la prueba de tolerancia a la glucosa y el índice HOMA-IR, que mide la relación entre insulina y glucosa en sangre. Si sus valores están en zona de riesgo, su médico le orientará sobre los pasos a seguir.
Consultar a su médico en el ISSS, MINSAL u otra institución de salud para que le indique estos análisis es el primer paso más importante que puede dar si tiene factores de riesgo.
¿Se puede revertir la resistencia a la insulina?
Sí, y esta es una de las noticias más alentadoras de la medicina moderna. A diferencia de la diabetes ya establecida, la resistencia a la insulina puede revertirse en muchos casos con cambios sostenidos en el estilo de vida. Estudios internacionales han demostrado que perder entre el 5 y el 10% del peso corporal puede mejorar significativamente la sensibilidad a la insulina.
El ejercicio físico es especialmente poderoso: tanto el ejercicio aeróbico (caminar rápido, trotar, nadar) como el entrenamiento de fuerza muscular mejoran la capacidad de las células para responder a la insulina. Incluso 30 minutos de caminata diaria marcan una diferencia medible en los análisis de sangre.
La alimentación también es clave. Reducir los alimentos ultraprocesados, los azúcares añadidos y las harinas refinadas, y aumentar el consumo de verduras, legumbres, frutas enteras y proteínas magras, ayuda a estabilizar la glucosa y reducir la carga sobre el páncreas.
El rol de la alimentación y los hábitos diarios
En la mesa salvadoreña hay muchos alimentos que pueden ser aliados poderosos contra la resistencia a la insulina: los frijoles, las verduras de hoja verde, los aguacates y las frutas enteras son excelentes opciones. El reto es reducir el consumo de bebidas azucaradas, pan blanco, arroz en exceso y frituras, que elevan rápidamente la glucosa en sangre.
El sueño y el manejo del estrés también influyen directamente. La privación del sueño y el cortisol elevado por estrés crónico empeoran la resistencia a la insulina. Establecer rutinas de descanso de al menos 7 horas y practicar técnicas de relajación como la respiración profunda o la caminata al aire libre puede hacer una diferencia real.
No es necesario cambiar todo de golpe. Pequeñas decisiones consistentes —como sustituir la gaseosa por agua o caminar 20 minutos después de la cena— acumulan cambios metabólicos significativos con el tiempo.
Su compromiso de hoy
Esta semana puede dar estos pasos concretos:
- Pedir a mi médico que me indique análisis de glucosa en ayunas e insulina si tengo factores de riesgo.
- Reducir el consumo de bebidas azucaradas y alimentos ultraprocesados esta semana.
- Incorporar al menos 30 minutos de caminata diaria en mi rutina.
- Aumentar el consumo de frijoles, verduras y frutas enteras en mis comidas.
- Dormir al menos 7 horas cada noche y buscar maneras de manejar mejor el estrés.
Recuerde: cada decisión que toma hoy a favor de su salud es una inversión que su cuerpo devuelve con bienestar y calidad de vida.
Referencias
- American Diabetes Association. (2024). Standards of care in diabetes—2024. Diabetes Care, 47(Suppl. 1), S1–S321. https://doi.org/10.2337/dc24-S001
- Organización Panamericana de la Salud. (2023). Diabetes en las Américas: desafíos y oportunidades. OPS/OMS. https://www.paho.org/es/temas/diabetes
- Lebovitz, H. E. (2001). Insulin resistance: Definition and consequences. Experimental and Clinical Endocrinology & Diabetes, 109(S2), S135–S148. https://doi.org/10.1055/s-2001-18576