PUNTOS CLAVE
- El MAPA (Monitoreo Ambulatorio de Presión Arterial) registra la presión automáticamente cada 15 a 30 minutos durante 24 horas, mientras usted realiza su vida cotidiana normal.
- Detecta la hipertensión de «bata blanca»: valores elevados solo en el consultorio por nerviosismo, que desaparecen durante la vida diaria. Se estima que afecta entre el 20 y el 30% de los pacientes diagnosticados en consulta.
- También identifica la hipertensión enmascarada: presión normal en el consultorio pero elevada en el resto del día, una condición peligrosa que los métodos convencionales no detectan.
- El patrón nocturno de la presión es uno de los hallazgos más valiosos del MAPA: en personas sanas, la presión baja un 10-20% durante el sueño. Si eso no ocurre, el riesgo cardiovascular se eleva.
- Durante el monitoreo, siga su rutina normal. Ese es precisamente el objetivo: conocer su presión real en su contexto de vida habitual, no en condiciones artificiales.
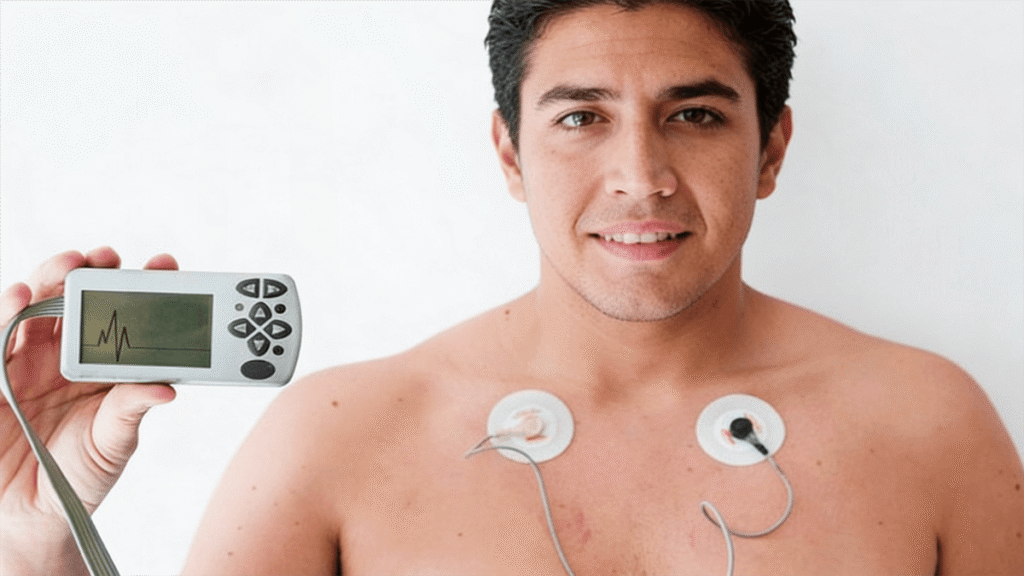
Imagine que su médico pudiera conocer su presión arterial no solo durante los quince minutos de su consulta, sino a lo largo de un día completo: mientras trabaja, mientras come, mientras conduce, mientras discute con alguien o mientras duerme. Esa información tendría un valor diagnóstico incomparablemente mayor que una sola medición tomada en un ambiente clínico, con el paciente sentado y nervioso. Esa posibilidad existe y tiene nombre: MAPA, sigla de Monitoreo Ambulatorio de Presión Arterial.
Esta herramienta diagnóstica representa uno de los avances más importantes en la medicina cardiovascular moderna, porque resuelve uno de los problemas más frecuentes del diagnóstico de hipertensión: la variabilidad de la presión ante el entorno clínico. Muchas personas tienen valores elevados únicamente en el consultorio y muchas otras tienen valores normales en consulta, pero elevados en su vida real. El MAPA permite distinguir ambos escenarios con precisión.
En este artículo le explicamos qué es el MAPA, cómo funciona, qué información produce, por qué el patrón nocturno es tan relevante y en qué situaciones su médico podría indicárselo. Entender este estudio puede ser clave para que reciba el diagnóstico y el tratamiento que realmente necesita.
¿Cómo funciona el MAPA y qué mide exactamente?
El MAPA consiste en un monitor electrónico portátil (similar en tamaño a un teléfono celular pequeño) que se conecta a un manguito colocado en el brazo no dominante. El dispositivo se infla automáticamente a intervalos programados: cada 15 a 30 minutos durante las horas de actividad y cada 30 a 60 minutos durante la noche. En cada inflado registra la presión sistólica y diastólica, así como la frecuencia cardíaca.
Al cabo de 24 a 48 horas, el dispositivo se retira y se conecta a un sistema informático que genera un informe detallado con promedios por período del día, variabilidad de la presión, patrones temporales y comparación con rangos de normalidad. Este informe es interpretado por el médico especialista para tomar decisiones diagnósticas y terapéuticas.
Durante el monitoreo, el paciente lleva un diario sencillo donde anota las actividades que realiza, los momentos de descanso, las comidas, las horas de sueño, la toma de medicamentos y cualquier episodio de estrés o malestar. Esta bitácora permite al médico correlacionar los valores registrados con los eventos del día, lo que convierte al paciente en un participante activo del diagnóstico y no solo en un receptor pasivo del estudio.
¿Qué es la hipertensión de bata blanca y cómo la detecta el MAPA?
La hipertensión de bata blanca (también llamada hipertensión de consultorio) es un fenómeno bien documentado en el que la presión arterial se eleva transitoriamente como respuesta al ambiente clínico: la sala de espera, el olor a medicamentos, la presencia del profesional de salud y la anticipación de la consulta activan una respuesta de estrés que sube la presión durante esos minutos. Cuando el paciente regresa a su entorno habitual, la presión se normaliza.
Las estimaciones indican que entre el 20 y el 30% de los pacientes con diagnóstico de hipertensión basado únicamente en mediciones de consultorio tienen, en realidad, presión arterial normal durante el resto del día. Si a estas personas se les prescribe tratamiento farmacológico sin confirmar el diagnóstico, pueden recibir medicamentos que en realidad no necesitan, con sus costos económicos y sus posibles efectos secundarios.
El MAPA identifica este fenómeno con precisión, al mostrar que los valores elevados registrados en consulta no se mantienen durante las horas de actividad normal ni durante el sueño. Esto tiene una implicación práctica enorme: antes de iniciar un tratamiento crónico para la hipertensión, especialmente en pacientes con valores limítrofes o con presentaciones inconsistentes, el MAPA puede evitar diagnósticos incorrectos y tratamientos innecesarios.
Video destacado
¿Qué es la hipertensión enmascarada y por qué es tan peligrosa?
La situación opuesta a la hipertensión de bata blanca también existe y es igualmente importante: la hipertensión enmascarada. En este caso, el paciente tiene valores de presión normales durante las mediciones en el consultorio (lo que puede generar una falsa sensación de seguridad) pero presenta valores elevados durante su rutina cotidiana, especialmente en situaciones de actividad física o estrés laboral.
Esta condición es especialmente peligrosa porque pasa completamente desapercibida con los métodos diagnósticos convencionales. El paciente recibe un “todo está bien” en su consulta, pero sus arterias, corazón y riñones experimentan presiones elevadas durante gran parte del día. El riesgo cardiovascular asociado a la hipertensión enmascarada es comparable al de la hipertensión sostenida, según varios estudios prospectivos.
El MAPA es la única herramienta capaz de detectar la hipertensión enmascarada de forma confiable. Esto hace especialmente valioso su uso en personas que tienen factores de riesgo cardiovascular (diabetes, obesidad, antecedentes familiares) pero que presentan valores normales en consulta, en quienes una presión alta no detectada puede acumular daño silencioso durante años.
¿Por qué el patrón nocturno de presión es tan importante?
Uno de los hallazgos más valiosos que aporta el MAPA es el comportamiento de la presión arterial durante el sueño. En personas con sistema cardiovascular saludable, la presión desciende naturalmente entre un 10% y un 20% durante las horas de sueño. Este fenómeno (conocido en medicina como patrón “dipper”) permite al corazón y las arterias recuperarse del esfuerzo diurno y tiene un efecto protector importante sobre los órganos.
Sin embargo, en un grupo importante de pacientes hipertensos (especialmente quienes tienen enfermedad renal, diabetes, apnea del sueño o hipertensión de difícil control) este descenso nocturno no ocurre o es insuficiente. Se habla entonces de patrón “non-dipper”: la presión se mantiene elevada durante toda la noche, privando al corazón y los vasos de ese período de recuperación. Esta alteración del ritmo circadiano de la presión se asocia con mayor daño en órganos como el corazón, los riñones y el cerebro.
Conocer el patrón nocturno puede cambiar significativamente la estrategia de tratamiento. Por ejemplo, si se confirma un patrón non-dipper, el médico puede considerar indicar ciertos medicamentos en la noche en lugar de en la mañana, aprovechando que su efecto máximo coincida con las horas en que la presión más necesita reducción. Esta individualización del tratamiento solo es posible gracias a la información que aporta el MAPA.
¿Qué puede hacer usted desde hoy para sacar el mejor provecho del MAPA?
Si su médico le indica un MAPA, la preparación es sencilla pero importante. Durante las 24 horas de monitoreo, siga su rutina habitual con total normalidad: trabaje, descanse, coma y duerma como cualquier otro día. Ese es el objetivo del estudio. Evite únicamente las actividades que podrían impedir el inflado correcto del manguito, deportes de contacto o actividades donde el brazo quede completamente inmovilizado durante períodos prolongados.
Lleve el diario de actividades con la mayor precisión posible. Anote las horas de sueño y despertar, las comidas y sus horarios, el momento exacto en que tomó cada medicamento, y cualquier situación de estrés, ejercicio o malestar durante el día. Esta información no es un trámite burocrático: es la clave que permite al médico interpretar correctamente los valores registrados y obtener conclusiones diagnósticas precisas.
Si usted tiene hipertensión y monitorea su presión en casa con un tensiómetro propio, hable con su médico sobre complementar esa información con un MAPA si los valores son variables o inconsistentes. Recuerde que no debe ajustar su medicación basándose en los resultados del MAPA por su cuenta: esa interpretación requiere la visión clínica de su médico, que conoce su historia completa.
Su compromiso de hoy
Esta semana puede dar estos pasos concretos:
- Si su presión es variable o inconsistente entre consultas, pregúntele a su médico si el MAPA podría ser útil en su caso. No espere a que sea él quien lo proponga.
- Si le han indicado un MAPA, prepare su diario de actividades con antelación: anote sus horarios habituales de sueño, comidas y medicamentos para facilitar el registro durante el monitoreo.
- Si tiene tensiómetro en casa, establezca el hábito de medirse la presión a la misma hora todos los días (idealmente en la mañana antes del medicamento) y lleve ese registro a sus consultas.
- Solicite a su médico que le explique el informe del MAPA una vez que lo tenga. Entienda qué significa cada valor y qué implicaciones tiene para su tratamiento.
- No ajuste su medicación por su cuenta basándose en lecturas del MAPA o del tensiómetro domiciliario. Siempre consulte con su médico antes de hacer cambios.
Recuerde: la información es su mejor herramienta de salud. Conocer su presión real (no solo la del consultorio) le permite recibir el tratamiento que realmente necesita.
Referencias
- Bakris, G. L., y Sorrentino, M. J. (2018). Hypertension: A companion to Braunwald’s heart disease (3.ª ed.). Elsevier.
- Papagiannidis, P., y Stergiou, G. S. (2020). Home blood pressure monitoring: Current status. Hypertension, 75(2), 307–313.
- Pickering, T. G., et al. (2005). Recommendations for blood pressure measurement in humans and experimental animals. Hypertension, 45(1), 142–161.